罕见病并不罕见,湖南诊断水平居全国前列,治疗药物正在纳入医保
□湘声报记者刘敏婕 通讯员张莹 洪雷
瓷娃娃、玻璃人、企鹅人、渐冻人、牵线木偶人、月亮孩子、蝴蝶宝贝……这些看似可爱的别名,背后却是一个个罕见病家庭的痛楚和无奈。
11月18日,国内首个省级罕见病患者调研报告——《湖南省罕见病患者生存状况及疾病负担调研报告》在长沙发布,这是首次对湖南省内罕见病患者进行大规模摸底。
罕见病其实并不罕见。有数据显示,全球已知的罕见病约7000种,患者已超过2.5亿人,其中近50%都是儿童。据估计,中国罕见病患者超2000万人,且每年新增患者超过20万。
多年来,不少政协委员也在持续呼吁关注和救助罕见病患者。“罕见病缺陷基因并不只是少数人需要面对的困境,每个人都可能携带。它不仅是医学问题,更是社会治理和经济学问题。”蔻德罕见病中心创始人、主任黄如方在调研报告发布会上呼吁,通过临床、医保、商业保险等多方努力,让罕见病患者过上有希望、有尊严的生活。
天价特效药
2020年,治疗法布雷症的特效药阿加糖酶β“法布赞”在国内上市,然而每年120万元的药费,令包括周知在内的普通患者家庭根本无力承担,只能“望药兴叹”。
调研报告显示,1006名患者中,75%的家庭年收入在5万元以下,仅6%的家庭年收入超过10万元。根据《2019年中国罕见病患者综合社会调查》,全国患者家庭平均年收入为8.7969万元,而进入此次调研的湖南患者家庭年均收入仅为4.3875万元,明显低于全国水平。
“单看调研受访患者医疗支出一项,他们的年费用均值约为4.6万元,已经超出家庭年收入,达到了世界卫生组织(WHO)灾难性医疗支出的阈值;而交通、住宿、营养等非医疗支出,也花去这些患者年均费用近2万元。”提起罕见病患者家庭的困难,黄如方满是心疼。
中信湘雅生殖与遗传专科医院院长林戈告诉湘声报记者,由于罕见病患病人群少、商业市场需求少、研发成本高,很少有制药企业关注其治疗药物的研发,因此治疗罕见病的药被形象地称为“孤儿药”,“目前药源主要依靠从国外进口,价格往往十分昂贵。”
据了解,目前仅1%的罕见病有对症治疗的特效药。然而,动辄每年几十甚至上百万元人民币的药费,令绝大多数家庭无力承担。
调研结果表明,罕见病患者遭受着巨大的身心压力。受访者中有32%患一种残疾,另外37%同时患两种或多种残疾;59%的患者自觉出现了中度焦虑或抑郁,21%自觉极度焦虑或抑郁。
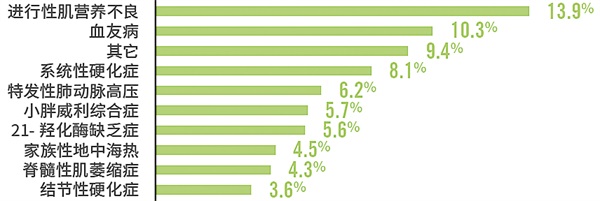
受访患者疾病情况
·在所有受访患者中,进行性肌营养不良和血友病的患者最多,占比分别达到13.9%和10.3%
·而发病率更低的几十种罕见病例如戈谢病、黏多糖贮积症、视神经脊髓炎等患者人群也都出现在此次调研当中。
“湖南罕见病诊断差距在缩小”
“从一岁半开始,父亲带我看了许多医生,吃了许多药,病却越来越重。直到34岁,我才非常偶然地在北京协和医院确诊为法布雷病,此时我已走过32年的艰难求医路。”今年9月,湖南法布雷患者周知在给“省长信箱”的信中,描述了自己的患病经历。
确诊难、诊断时间长,是大部分罕见病患者经历过的煎熬。
《湖南省罕见病患者生存状况及疾病负担调研报告》显示,仅有19%的患者能在首次就医时得到较明确诊断,20%的患者经历过3次以上转诊,34%的患者经历过误诊。
2020年1月至7月,由蔻德罕见病中心、湖南省遗传学会、中信湘雅生殖与遗传专科医院等开展的这次调研,共有1006位湖南罕见病患者参与。在受访者中,进行性肌营养不良和血友病的患者最多,占比分别达到13.9%和10.3%,19%的受访患者存在罕见病家族病史。
身高不到1米的黄如方,也是一名“瓷娃娃”(假性软骨发育不全症)患者。近年来,他发起创立瓷娃娃关怀协会、上海四叶草罕见病家庭关爱中心,致力于推动罕见病的公众传播。2019年,他与省政协原副主席、著名生殖与遗传学专家卢光琇联合发起了湖南省蔻德罕见病关爱中心。
自幼年起,黄如方便经历过四处奔波仍无法确诊,以及被妄下错误诊断的无助。令他欣慰的是,约78%参与调研的湖南患者是在本省确诊。湖南确诊人数前五名的医院分别为:中南大学湘雅医院、湖南省儿童医院、中南大学湘雅二医院、中信湘雅生殖与遗传专科医院、湖南省妇幼保健院。
“能在本省确诊,对于罕见病患者及家庭来说已经是比较幸运了,说明湖南的罕见病诊断水平和一线城市差距已经不断缩小。”黄如方告诉湘声报记者,湖南已有10家入选第一批全国罕见病诊疗协作网的医院,对于精准诊断、早诊早治有重要意义。
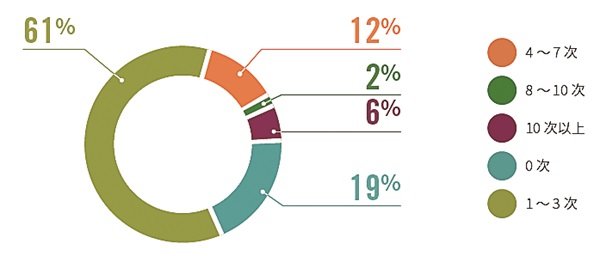
患者在确诊前转诊次数
·在参与调研的患者中,仅有19%的患者在首次就医时就得到了较为明确的诊断,20%的患者经历了三次以上的转诊
湖南探索纳入医保目录
今年8月,一条“救命药一针70万,澳大利亚只要200元”的新闻被各媒体所关注。
治疗脊髓性肌萎缩(简称SMA)的唯一药物——诺西那生钠注射液,一支价格高达70万元。但有网友从澳大利亚了解到,当地该药一针只要41澳元(约合人民币204元)。药企很快回应,诺西那生钠注射液目前在中国属于自费药物,而澳大利亚政府已将其纳入药品福利计划,药品的政府采购单支价格为11万澳元(约54万人民币),患者自付费用为41澳元。
罕见病药品进入医保目录对于患者而言,往往意味着生的希望。令人欣慰的是,近年来,在罕见病群体的不断呼吁和相关公益机构的推动下,全国各地医保部门陆续开展了将罕见病药物纳入医保目录的探索。
2020年4月1日起,湖南省医保局将治疗戈谢病和庞贝病的2种药物纳入医保特药管理,在特定的特药药店和医疗机构门诊按规定使用,按70%的比例报销,在医保年度支付限额内纳入基本医疗保险基金支付范围。
戈谢病的治疗药物一支2万多元,每年花费100多万元,且需终生用药。在医保政策调整后不久,湖南8名戈谢病青少年接受了特效药物注射。
“在用药保障体系建设方面,湖南是创新采取‘地方谈判模式’将罕见病药物纳入大病保险的省份之一。”黄如方介绍。
在蔻德罕见病中心和艾昆纬《中国罕见病医疗保障城市报告》对全国70个城市的相关对比评估中,长沙由于在地方经济水平、财政支持能力、医保基金支持能力和罕见病诊疗能力各方面的均衡得分,被列为“高保障能力、高保障水平”的城市梯队,高于北京、上海、广州等一线城市。
调研报告显示,在罕见病用药的纳入方面,长沙与青岛、浙江、西安、成都等地还存在一定差距,比如,青岛在门诊纳入了14种罕见病的报销,浙江多个城市在地方补充保障覆盖的罕见病涉及到9种罕见病的8个治疗药物。
“建议湖南省医保局等部门牵头,联合商业保险公司和制药企业等相关方,推动湖南省基本医保目录纳入更多的罕见病高值用药,探索‘基本医保+大病保险+医疗救助+普惠商业险+药企慈善+个人负担’这一可持续发展的多方共付模式。”黄如方在发布会上表示。
调研报告以浙江省为例说明这种模式的可行性:“治疗戈谢病的伊米苷酶于2015年纳入浙江省大病医保之后,4年内实际用药人数仅从最初的12人增加到20人,并没有出现用药人数激增的现象,基金使用处于可控情况。”
如何让罕见病患者生下健康的宝宝,让罕见病基因不再延续,则是81岁的卢光琇一直努力的方向。
“湖南应整合相关专业资源,尽快制定‘遏制罕见病行动计划’,围绕罕见病的基础研究、临床诊治、辅助生殖干预、遗传阻断、医疗保障和社会救助,贯彻落实精准扶贫的大政方针,探索建立罕见病医疗保障专项基金,构建可持续的罕见病诊疗服务体系。”卢光琇呼吁。